
Política
Boletín Oficial
Vasectomía sin bisturí en PBA: la guía con nuevos criterios que definió Kicillof
27/03/2026 | La guía establece que la vasectomía es un derecho al que pueden acceder todas las personas mayores de 16 años que lo soliciten.

El Ministerio de Salud de la Provincia de Buenos Aires, a cargo de Nicolás Kreplak, aprobó mediante la Resolución N° 2633-MSALGP-2026 la “Guía práctica para equipos de salud de la PBA” sobre vasectomía sin bisturí, un documento técnico que busca estandarizar la práctica en el sistema público y ampliar el acceso a este método anticonceptivo.
La medida se inscribe dentro de las políticas de salud sexual y reproductiva y apunta a fortalecer la participación de los varones y personas con pene en la planificación familiar, bajo un enfoque de derechos y equidad de género.
Una política de salud con enfoque de derechos
La resolución se apoya en el marco normativo nacional y provincial, incluyendo la Ley N° 26.130 de anticoncepción quirúrgica y la Ley provincial N° 13.066, que garantizan el acceso a métodos anticonceptivos permanentes.
En ese sentido, la guía establece que la vasectomía es un derecho al que pueden acceder todas las personas mayores de 16 años que lo soliciten, sin necesidad de autorización de terceros ni condicionamientos vinculados a la cantidad de hijos o estado civil.
Además, se remarca que el procedimiento debe realizarse con consentimiento informado, asegurando que cada persona reciba información clara sobre sus características, efectos y posibles implicancias.
Qué es la vasectomía sin bisturí y cómo se realiza
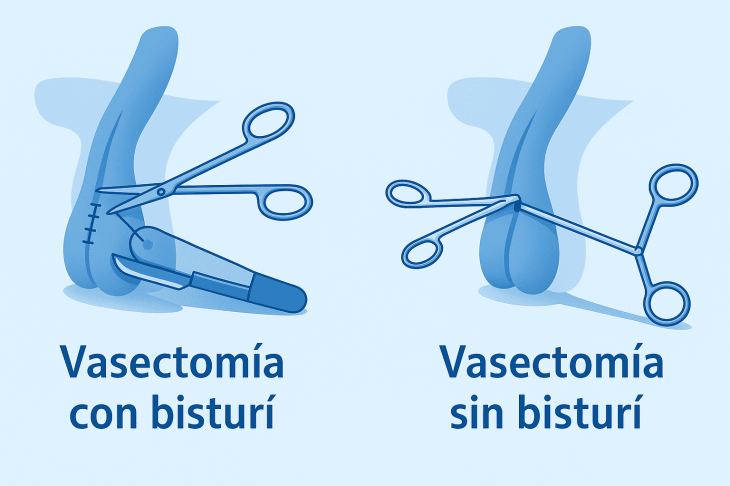
El documento define a la vasectomía sin bisturí como una intervención quirúrgica ambulatoria, mínimamente invasiva y de alta efectividad, que no requiere internación hospitalaria.
El procedimiento consiste en:
- Acceder a los conductos deferentes sin necesidad de incisiones tradicionales.
- Sellarlos mediante coagulación térmica, lo que impide el paso de espermatozoides.
- Realizar la intervención, en la mayoría de los casos, con anestesia local.
Según la guía, se trata de un método altamente eficaz, con una tasa de falla extremadamente baja (alrededor de 1 en 2000 casos), lo que lo posiciona como una alternativa segura frente a otras técnicas anticonceptivas permanentes.

Cómo será el proceso de atención en el sistema de salud
Uno de los ejes centrales del anexo es la organización del circuito de atención, que se estructura en distintas etapas:
Asesoramiento y consejería
El proceso comienza con encuentros grupales donde se brinda información sobre la técnica, se abordan aspectos vinculados a las masculinidades y se promueve la toma de decisiones informadas.
Luego se realiza una entrevista individual, donde se evalúan antecedentes médicos, se despejan dudas y se firma el consentimiento informado.
Evaluación y preparación
Antes de la cirugía, se realizan controles clínicos básicos (como presión arterial y estudios de laboratorio), además de completar esquemas de vacunación si fuera necesario.
También se establecen indicaciones previas al procedimiento, como higiene específica de la zona y preparación corporal.
Intervención quirúrgica
La cirugía se realiza en consultorios acondicionados, con instrumental específico diseñado para esta técnica, lo que permite evitar el uso de quirófanos tradicionales y optimizar recursos del sistema de salud.
Seguimiento posterior
El proceso incluye controles posteriores y la realización de un espermograma para confirmar la efectividad del procedimiento.
No se requiere, en general, una consulta postoperatoria presencial obligatoria, aunque se garantiza el acceso al equipo de salud ante cualquier duda o complicación.
Equipos interdisciplinarios y capacitación
La guía establece que la implementación del programa requiere la conformación de equipos interdisciplinarios integrados por profesionales de distintas áreas: urología, medicina general, enfermería, trabajo social, laboratorio y salud sexual, entre otros.
Entre sus funciones se incluyen:
- Planificar el circuito de atención.
- Coordinar turnos y seguimiento de pacientes.
- Garantizar la capacitación continua en la técnica.
El documento también destaca la necesidad de formación teórico-práctica específica para asegurar la calidad y seguridad de las intervenciones.
Insumos, equipamiento y condiciones de implementación
También se detallan los insumos necesarios para cada procedimiento, incluyendo material estéril, anestésicos, instrumental quirúrgico específico y dispositivos de cauterización.
Entre los elementos clave se encuentran:
- Pinzas especializadas para la técnica sin bisturí.
- Termocauterios para la oclusión de los conductos deferentes.
- Material descartable y de esterilización.
Este nivel de detalle busca unificar criterios en todos los efectores de salud y garantizar estándares homogéneos de atención.
Un modelo centrado en la accesibilidad y la equidad
La guía propone un modelo de atención que prioriza:
- La accesibilidad al procedimiento mediante circuitos simplificados.
- La ampliación de la oferta de servicios en hospitales y centros de salud.
- La atención ambulatoria para optimizar recursos.
- La incorporación de perspectiva de género y diversidad.
También pone el foco en el acompañamiento integral de las personas durante todo el proceso, desde la decisión inicial hasta el seguimiento posterior.
Objetivo: ampliar el acceso y responder a la demanda
El documento señala que existe una demanda creciente de vasectomías en el sistema público, muchas veces insatisfecha por falta de oferta de servicios.
En ese contexto, la resolución busca incrementar la cantidad de establecimientos que ofrecen la práctica, reducir tiempos de espera y promover la corresponsabilidad en salud reproductiva.




























